トップページ > 眼の病気
白内障
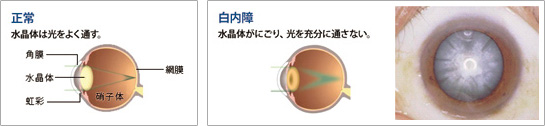
白内障とは、水晶体が年齢とともに白く濁って視力が低下する病気です。
水晶体とは、目の中でカメラのレンズのようなはたらきをする組織で、外からの光を集めてピントを合わせるはたらきを持っています。
通常は透明な組織ですが、白内障では白く濁ってしまうため、集めた光がうまく眼底に届かなくなり、次のような症状が引き起こされます。
白内障の症状

- 代表的な症状
-
- 視界が全体的にかすむ
- 視力が低下する
- 光をまぶしく感じる
- 暗いときと明るいときで見え方が違うなど
緑内障
緑内障とは、目から入ってきた情報を脳に伝達する視神経という器官に障害が起こり、視野(見える範囲)が狭くなる病気のことです。治療が遅れると失明に至ることもあります。
症状は、少しずつ見える範囲が狭くなっていきます。しかし、その進行は非常にゆっくりで、両方の目の症状が同時に進行することは稀なので、病気がかなり進行するまで自覚症状はほとんどありません。
緑内障は中高年の方に起こる代表的な病気のひとつです。症状がない場合でも、定期的に眼科検診を受けることをおすすめします。
| 緑内障による見え方の変化イメージ | ||
|---|---|---|
| 初期 | 中期 | 末期 |
 |
 |
 |
緑内障の原因
まぶたの上からそっと目をさわるとわかるように、眼球は空気のつまったボールのように張りがあります。これは眼球の中の圧力(眼圧)が外よりも高く保たれているからです。眼の中には、房水(ぼうすい)といって、 眼の組織に酸素や栄養を与えたり、眼の中のいらなくなった物質を運んだり、眼の形を保つ働きをしている透明な液体があります。おかげで、体を動かしても眼球の形が変わらず、きちんとものを見ることができます。
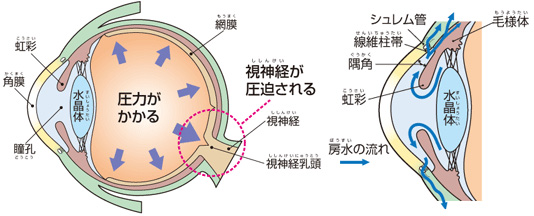
一般的な緑内障は、この眼圧が高くなることで眼の奥にある視神経(物を見るための特別な神経)が傷つき、視野が欠けていく病気です。視神経の障害は、その人が耐えられる眼圧より高い場合に引き起こされます。
目の中では房水といわれる液体が絶えず産生されており、房水はつくり出された分だけ、シュレム管という排水口を通じて眼球の外に排出されます。
しかし、シュレム管の排出能力が落ちると、逃げ場を失った房水は目の中にとどまり続け、その結果、目の内部にかかる圧力(眼圧)が上昇します。必要以上に高い眼圧は、目の神経を圧迫して、視機能にダメージを与えてしまいます。
一方で、最近では患者さんの多くが、もともと眼圧が高くないのにもかかわらず緑内障を発症しているということがわかってきました(正常眼圧緑内障)。そのため、元から視神経の眼圧への抵抗力が低く障害が起こる場合もあると考えられています。
緑内障の検査
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
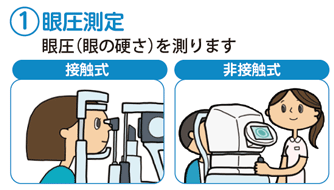
- 直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。
緑内障治療経過を確認するための重要な検査です。
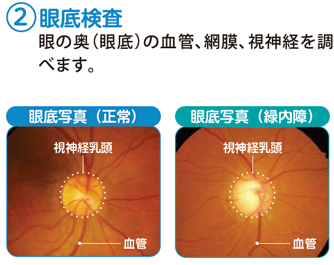
- 視神経の状態をみるために、視神経乳頭部を観察します。
視神経が障害されている場合、陥凹(へこみ)の形が正常に比べて変形し、大きくなります。
緑内障発見のための必須の検査です。
当院ではOCT(光干渉断層計)を用いた新しい視神経の検査も行っております。
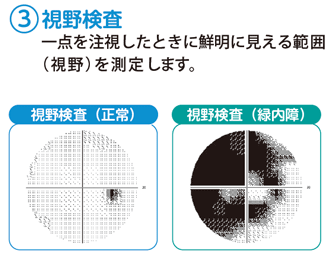
- 視野の欠損(見えない範囲)の存在の有無や大きさから緑内障の進行の具合を判定します。
緑内障の治療
直接、目の表面に測定器具をあてて測定する方法と目の表面に空気をあてて測定する方法があります。緑内障治療経過を確認するための重要な検査です。
点眼薬による治療
眼圧を下げる効果のある目薬を点眼します。具体的には、房水の産生を抑える効果がある薬や、房水の流出を促す効果がある薬を点眼して、眼圧を低下させます。もともと眼圧が高くない人でも、眼圧を下げることによって、病気の進行を抑えることができます。
手術による治療
点眼薬を使っても、視野の欠損が進行する場合には、外科的治療を行います。レーザーを房水が排出される部分(線維柱帯)に照射し、房水の流出を促進する「レーザー療法」や、手術で線維柱帯の一部を取り除いて房水の逃げ道をつくる「線維柱帯切除術」などがあります。
緑内障とは、一度発症したら一生付き合っていかなくてはならない病気です。根気よく治療を続けていくことが大切です。
眼瞼けいれん
目を取りかこむ筋肉が、自分の意思に関係なくけいれんする病気です。
最初は眼の周囲の軽いけいれんのみですが、進行すると次第に額や頬、口、顎などにもけいれんが広がります。
症状は最初はまぶしさやまぶたの不快感、まばたきの回数の増加などです。
症状の進行はゆっくりしていますが、多くの場合は次第にけいれんの回数が増し、目をうまく開けていられないため、人や物にぶつかるなど、生活に支障が出るようになります。
さらに進行すると自分の意思ではまぶたをあけることができなくなり、視力には問題ないのに機能的に失明に近い状態になります。

眼瞼けいれんの治療
現在では、けいれんしている眼瞼の筋肉に、けいれんを抑える作用をもつボツリヌス毒素という薬剤を注射する治療が主流です。
注射後、2~5日で効果が現れ2~4週間で効果が最大になります。
3~4カ月で徐々に減弱していき、再び注射前の症状に戻ります。再投与後は4~5カ月の持続効果が期待できます。当院でもこの薬剤の注射をおこなっております。
※ボツリヌス毒素(ボトックス)の注射に関しては下記サイトをご参照ください。
「眼瞼けいれん・片側顔面けいれん」(グラクソ・スミスクライン株式会社)
ものもらい(麦粒腫)
まぶたにある脂や汗を出す腺に細菌が感染して起こる急性の化膿性炎症のことです。
地域によっては「めばちこ」、「めいぼ」などともいわれますが、学術的には「麦粒腫(ばくりゅうしゅ)」といいます。
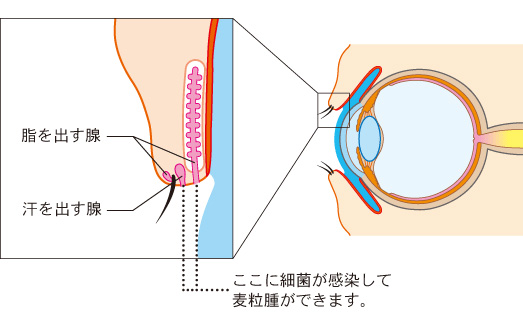
まぶたの一部が赤く腫れ、まばたきをしたり指で押したりすると痛みがあります。
患部が広がると、まぶた全体が腫れ、目やにが出ます。また、眼がかゆい、目が赤い、目がゴロゴロするなどの症状もみられます。
数日で皮下にうみがあらわれ、放置すると皮膚が破れてうみが出ます。うみが出ると治ることが多いのですが、重症化することもあります。
ものもらいの原因
原因菌の多くは黄色ブドウ球菌です。黄色ブドウ球菌は、化膿した傷に存在することが多いのですが、健康な人ののどや鼻、皮膚、手指、毛髪、腸管などにも分布しています。
感染力が弱く、感染する危険は大きくありませんが、目にケガをしたときや病気などで身体の抵抗力が落ちたときに目をこすったりすると、ものもらいができることがあります。
ものもらいの治療
抗菌薬による治療
ものもらいの治療では、主に黄色ブドウ球菌を殺菌できる抗菌点眼薬や抗菌眼軟膏が用いられます。症状が重い場合は抗菌内服薬を用いる場合があります。治療が適切な場合は、約1~2週間で完治します。
外科的治療
症状が重い場合は、小さな切開を行い、うみを排出させることがあります。
ものもらいは、他の人にうつる病気ではありません。ただし、汚れた手で患部をいじると、治りが遅くなったり、完治しても再発したりする場合があります。患部を不必要に触らないようにしてください。
ドライアイ
ドライアイは、目を守るのに欠かせない涙の量が不足したり、涙の質のバランスが崩れることによって涙が均等に行きわたらなくなり、目の表面に傷が生じる病気です。いわばドライアイは涙の病気といえます。高齢化、エアコンの使用、パソコンやスマートフォンの使用、コンタクトレンズ装用者の増加に伴い、ドライアイ患者さんも増えており、その数は2,200万人ともいわれています。
- 正常な目(安定した涙)
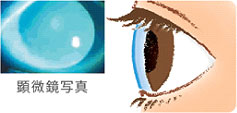
- ドライアイの目(不安定な涙)
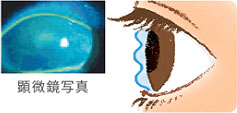
「涙」は目の表面をおおい、目を守るバリアのようなはたらきをしています。 よってドライアイの患者さんは、目が乾くなどの典型的なドライアイ症状だけでなく、様々な症状に悩まされます。視力低下や痛み、角膜上皮剥離(角膜が乾燥してはがれる病気)を発症してしまうこともあります。
主なドライアイの症状

ドライアイの治療
ドライアイには、専門的な治療が効果的です。おもな治療には点眼液による治療と涙点(涙の出口です)を塞ぐ治療があります。
点眼による治療
ドライアイの治療に使われる主な点眼液は、涙に近い成分をもつ人工涙液とヒアルロン酸ナトリウムを含む角膜障害治療薬があります。
それに加えて最近では、涙の分泌を促す点眼薬もあり、ドライアイ治療に使われています。ヒアルロン酸ナトリウムには粘性があり、水分を保つ効果があります。水分を補給するだけでなく、涙や点眼液を目の表面に長く保てることから、角膜の傷の修復につながります。また、ジクアホソルナトリウムは目の表面の健康に重要な、涙の中にあるムチン、水分を分泌させる効果があります。
まばたきがなめらかになって、角膜の傷の修復をはじめ、ドライアイ症状を改善します。 いずれの点眼液も、医師又は薬剤師の指示どおりに使用しましょう。
| 働き | 人工涙液 | 角膜上皮障害治療薬 (ヒアルロン酸を含む目薬) |
ドライアイ治療薬 (ジクアホソルナトリウム) |
|---|---|---|---|
| 水分の補給 | 〇 | 〇 | 〇 |
| 水分の分泌 | 〇 | ||
| ムチンの分泌 | 〇 | ||
| 傷を治す | 〇 | 〇 |
涙点プラグによる治療
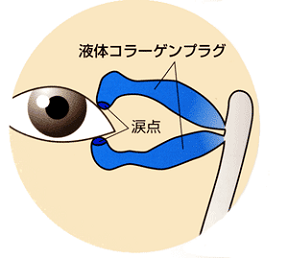
点眼液で効果が得られない場合は、涙点閉鎖による治療を行います。涙の排出口である涙点を閉じ、涙の流出を抑えて、涙を目の表面に十分にためる方法です。
当院では液体コラーゲンによる新しいタイプの涙点プラグを採用しています。プラグ挿入は1分ほどで痛みはほとんどありません。コンタクトレンズ装用のかたでも可能です。 その後10分間休んでいただいてすぐ帰宅していただけます。その後も普段通りの生活が可能です。是非お気軽にご相談ください
流涙症(鼻涙管閉塞症)
目を潤し、またさまざまな病原から目を保護するために、目には涙液(なみだ)が流れています。
涙液はめがしらにある上涙点(じょうるいてん)と下涙点(かるいてん)から吸い込まれ、細い管(上涙小管・下涙小管。2つが合流して総涙小管)を通って涙嚢(るいのう)に達し、鼻涙管(びるいかん)を通過して鼻腔(びくう 鼻の奥のことです)へと流れ込みます。
この経路が閉塞してしまうと、常に涙が出て止まらなくなります。これが鼻涙管閉塞症(びるいかんへいそくしょう)です。
生まれたときに鼻涙管の下端がまだ開通していない赤ちゃんがいます。通常は成長するにつれて開通するものですが、なかにはそのままの状態をとどめてしまう場合があります。これを先天性鼻涙管閉塞(せんてんせいびるいかんへいそく)といいます。出生直後から常に流涙と眼脂(目やに)が起こります。
成人してから生じる鼻涙管閉塞には大きく分けて2つのタイプがあります。鼻の病気(鼻炎、蓄膿症、ポリープなど)が原因で鼻涙管閉塞を起こすものと、もう一つは目の病気(結膜炎などの炎症)が原因で鼻涙管閉塞を起こす場合です。
流涙症(鼻涙管閉塞症)の治療
検査は、涙点に生理食塩水などを流し込み、それが鼻やのどの奥まで流れてくるかどうかを調べます。閉塞があると液が逆流します。
通常、涙の通り道に金属の細い棒を通す「涙管ブジー」と言われる治療を行いますが、これだけでは再び閉塞する場合が多いです。よって、涙の通り道にシリコンでできたチューブを留置する手術を行います。
結膜下出血
結膜下出血とは、結膜下の小さい血管が破れて出血したもので、白目部分がべったりと赤く染まります。多少、目がごろごろしますが、痛みなどはありません。
原因はさまざまで、くしゃみ・せき、過飲酒、月経、水中メガネの絞め過ぎなどでも出血します。結膜下の出血では、眼球内部に血液が入ることはなく視力の低下の心配もありません。出血自体は、軽度であれば10日前後で自然吸収され白目に戻るため、治療の必要はありません。
しかし、次のような場合は原因疾患の治療が必要です。
まず、眼科医に診察してもらい指導をうけましょう。
- 眼外傷を受けた場合
鋭利なものや金属片などで眼外傷を受けたり、ボールや転倒などで眼球の最も弱い部分が外傷を受けたときなど(穿孔性眼外傷)はすぐに治療が必要です。外傷の後、結膜下出血が長引く場合は、必ず精密検査を受けて下さい。
- 痛みやかゆみ、目やにを伴う場合
急性出血性結膜炎、流行性角結膜炎などに起こった場合は、痛みや目やに、涙が増えるなどの他の自覚症状があります。眼科の診察を受け、他の人にうつさないよう十分注意して下さい。
- ひんぱんに繰り返す場合
繰り返し結膜下出血が起こる人は、以下の疾患の疑いがあります。内科で異常がないかどうか調べてもらって下さい。動脈硬化、高血圧、糖尿病、出血性素因(貧血、白血病、紫斑病など)、腎炎。
また、結膜下出血を繰り返す方にはしばしば結膜弛緩症がみられます。
翼状片
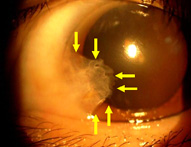
翼状片とは、結膜(白目の表面を覆っている半透明の膜)が、目頭(めがしら)の方から黒目に三角形状に入り込んでくる病気です。
自覚症状としては充血や異物感などがあります。鏡で自分の目をみれば一目瞭然なので、「白目の一部が黒目に伸びてきた」というような症状で受診される人がほとんどです。 しばしば両目に起こります。原因は不明ですが、高齢者に多く病気の発生には紫外線が関係しているといわれています。
翼状片の治療
翼状片自体は悪性の組織ではなく、症状がなければ放置しても問題はないのですが、充血や異物感が強くなってくれば点眼などの治療を行います。本治療には手術が必要です。
また、翼状片が瞳の近くまで伸びてくると乱視が発生して見えにくくなるため、この場合も手術が必要となります。
ただし、手術を行っても再発することが多く、この傾向は年が若いほど顕著です。
結膜弛緩症
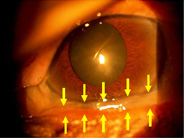
白目の部分(結膜)がゆるんでたるみが出来た状態を結膜弛緩症と言います。
ゆるんだ結膜は下まぶたに沿って存在し、程度が強いときは黒目(角膜)へ乗り上がっていることもあります。
結膜弛緩症の症状
結膜がたるむと涙があふれたり、逆に涙が広がらずに眼が乾いたり(ドライアイ)、異物感が生じたり充血を起こしたりなど多彩な症状が出現します。 原因はよくわかっていませんが、加齢とともに増える傾向があります。
そのほか、コンタクトレンズ装用も悪化要因となることもあります。
結膜弛緩症の治療
まずは点眼薬を処方します。効果がない場合は、余分な結膜(白目)を切除する手術を行います。
当院では横井則彦先生(京都府立医大)の考案された「3分割切除法」という術式を用いております。手術は日帰りで可能です。15~20分程度で痛みもほとんどありません。
アレルギー性結膜炎
アレルギー性結膜炎とは、目の表面に花粉などのアレルゲン(アレルギー反応を引き起こす物質)が付着して、結膜に炎症を起こす病気です。結膜とは、まぶたの裏側と白目の部分を覆っている粘膜のことです。
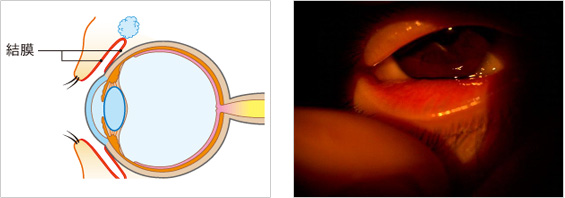
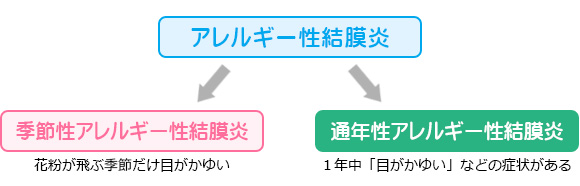
花粉などが原因の、特定の季節にのみ症状があらわれるものを季節性アレルギー性結膜炎といい、一年中症状がみられるものは、通年性アレルギー性結膜炎といいます。
重症のものでは、子どもに多くみられる春季カタル、ソフトコンタクトレンズを使っている人にみられる巨大乳頭結膜炎などがあります。
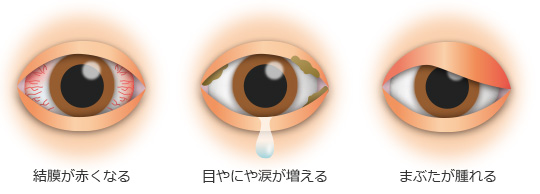
アレルギー性結膜炎の症状
アレルギー性結膜炎では次のような症状が引き起こされます。

- 目のかゆみ
- 充血
- 目やに(涙のようにサラサラした水状のもの)
- 涙が出る
- まぶたの裏にぶつぶつができる
アレルギー性結膜炎にならないようにするには、アレルギーの原因物質に接触しないように日常生活を工夫する必要があります。もし、アレルギー性結膜炎らしい症状が出てきたら、きちんと眼科医師に診断を受け、しっかりと治療する必要があります。
アレルギー性結膜炎の治療
アレルギー性結膜炎の治療には、主に点眼薬を用います。
メディエーター遊離抑制薬(ゆうりよくせいざい)
肥満細胞からアレルギー症状を起こすヒスタミンなどの物質(メディエーター)が出ないようにします。
ヒスタミンH1受容体拮抗薬(じゅようたいきっこうやく)
アレルギー症状を起こすヒスタミンが、血管や神経にある受容体に結合しないようにし、目のかゆみや、充血などの症状が出ないようにします。
ステロイド薬
上記二つの点眼薬で効果が見られない時や、重症例で使用します。副作用が見られることがあるので、必ず眼科専門医の指示を守って点眼し、使用期間中は定期的に眼科専門医を受診しましょう。
※一薬でメディエーター遊離抑制薬とヒスタミンH1受容体拮抗薬の両方の働きをする点眼薬もあります。
※また、ひどいスギ花粉症の患者さんには舌下免疫療法をお勧めします。
感染性結膜炎
感染性結膜炎は、細菌やウイルスが目に感染し、白目の一番表面の膜である結膜に炎症を起こす病気です。目に不快な症状があらわれることがほとんどですが、プール熱のように目の症状だけでなく、のどの痛みや発熱といった、かぜに似た症状を引き起こすこともあります。
感染性結膜炎の症状
- 涙が出る
- 目がゴロゴロする
- 目やにが出る
- 目が赤い(充血する)など
- プール熱の場合:発熱・のどの痛み

感染性結膜炎の原因
感染性結膜炎の原因には、大きく分けて、細菌による感染と、ウイルスによる感染があります。
細菌性結膜炎
原因菌はインフルエンザ菌や肺炎球菌、黄色ブドウ球菌などです。黄色ブドウ球菌は、健康な人ののどや鼻、皮膚、手指、毛髪、腸管などにも分布しています。感染力が弱いため、感染の危険は大きくありませんが、目にケガをしたとき、病気などで身体の抵抗力が落ちたとき、子どもの場合は、感染しやすくなります。
ウイルス性結膜炎
原因ウイルスの多くはアデノウイルスです。アデノウイルスは感染力が強く、多くの場合は人から人へと感染するので、注意が必要です。「はやり目」や「プール熱」もアデノウイルスによる感染性結膜炎です。
感染性結膜炎の治療
細菌性結膜炎の治療
抗菌点眼薬による治療が基本となります。細菌の種類によっては、抗菌眼軟膏や抗菌内服薬も必要となります。治療が適切な場合は、約1~2週間で完治します。
ウイルス性結膜炎の治療
アデノウイルスに対する有効な薬剤はありませんが、不快な症状を和らげる目的で、炎症を鎮める効果のある非ステロイド性抗炎症点眼薬やステロイド点眼薬が使用されます。また、抵抗力が落ちている結膜に細菌が感染しないように、予防的に抗菌点眼薬が使用される場合もあります。 症状は、ウイルスに対する体の抵抗力がついてくるにつれてしだいに治まり、約3週間~1ヵ月ほどで完治します。
- 治療の注意点
-
- 手をこまめに洗いましょう
- 顔を拭くタオルを家族と共有しないようにしましょう
- お風呂は最後に入るか、シャワーなどですませましょう
- 子どもの場合は、眼科医の判断に従って登校を控えるなど、感染の拡大予防に努めましょう
- 後遺症と合併症への注意
- 結膜炎の症状がおさまってきた頃に、黒目(角膜)の表面に小さな点状の濁りが出てくることがあります。このときに治療をやめると、角膜が濁って視力が落ちることがありますので、治ったかなと思っても、眼科医がいいというまで点眼などの治療を続けるようにしましょう。
加齢黄斑変性
加齢黄斑変性とは、モノを見るときに重要なはたらきをする黄斑という組織が、加齢とともにダメージを受けて変化し、視力の低下を引き起こす病気のことです。私たちはモノを見るときに、目の中に入ってきた光を網膜という組織で刺激として受け取り、その信号を脳に送るために視神経に伝達します。その網膜の中心部分が黄斑です。
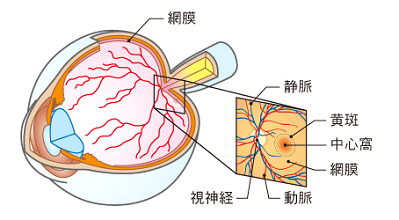
黄斑が変化すると、モノがゆがんで見える、視野の中心が暗くなる・欠ける、視力が低下するなどの症状が出ます。加齢黄斑変性は、糖尿病網膜症、緑内障とともに、失明を引き起こす病気として注意が必要です。
加齢黄斑変性の見え方
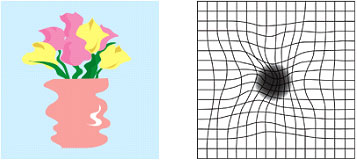
加齢黄斑変性の種類と分類
加齢黄斑変性には「萎縮型」、「滲出型(しんしゅつがた)」の2種類があり、それぞれ原因が違います。
萎縮型
黄斑の組織が加齢とともに萎縮する現象です。視力低下は軽度ですが、「滲出型」に移行して急激に視力が低下することがあるので、定期的な検診が必要です。
滲出型
網膜のすぐ下に新しい血管(新生血管)ができて、この血管が黄斑にダメージを与えます。
新生血管は正常の網膜にはない血管で非常にもろく、成分が漏れ出て溜まる、あるいは出血を起こしやすいという特徴があります。
この血管から出た液体が黄斑の組織にダメージを与えて、視覚障害を引き起こすのです。
加齢黄斑変性の治療
| 萎縮型 | 治療は必要ない場合もあります。ただし、「滲出型」に移行して急激に視力が低下することがあるので、定期的な検診が必要です。 |
|---|---|
| 滲出型 | 抗VEGF療法という新生血管を沈静化させる薬を硝子体内に注射する方法が一般的です。当院でもこの治療を受けていただくことが可能です。 |
- バランスのとれた食事で目の健康を保ちましょう
- ほうれん草など緑黄色野菜に多く含まれているルテインという成分の摂取量が少ないと、加齢黄斑変性を発症しやすいという関連性が指摘されています。
目や身体全体の健康維持のためにも、普段から緑黄色野菜を十分にとり、バランスのとれた食生活を心掛けましょう。
糖尿病網膜症
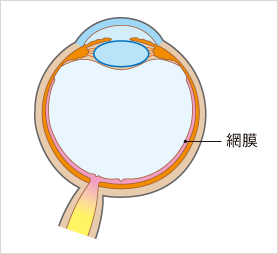
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。
網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムのはたらきをしています。
糖尿病網膜症は、糖尿病腎症、糖尿病神経症と並んで、糖尿病の三大合併症といわれます。
定期的な検診と早期の治療を行えば病気の進行を抑えることができますが、実際には日本の中途失明原因の代表的な病気です。
糖尿病網膜症の症状
糖尿病網膜症の症状は、病気の進行とともに変化します。
- (1)単純網膜症
-
初期の段階では、まだ自覚症状がみられません。しかし、目の中の血管の状態をみると、小さな出血など、少しずつ異常があらわれています。

- (2)増殖前網膜症
-
中期になると、視界がかすむなどの症状が感じられます。このとき目の中で、血管がつまるなどの障害が起きています。
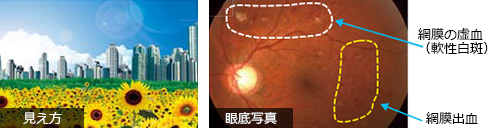
- (3)増殖網膜症
-
末期になると、視力低下や飛蚊症が起こり、さらには失明に至ることもあります。目の中で大きな出血が起こる、あるいは網膜剥離や、緑内障など、他の病気を併発している場合があります。
 この状態になる前に眼の病気を見つけることが大切です。
この状態になる前に眼の病気を見つけることが大切です。
糖尿病網膜症の治療
糖尿病網膜症は、完全に治すことのできない病気です。治療は、症状の悪化を防ぐために行われます。
| 初期 | 糖尿病自体の治療と同様、血糖(血液中の糖分量)をコントロールすることが重要です。 |
|---|---|
| 中期 | 新生血管の発生を防ぐために、レーザーで眼底を焼く「レーザー光凝固術」が行われます。 |
| 末期 | 併発した網膜剥離の外科治療などが行われます。 |
※また、糖尿病網膜症で生じた黄斑浮腫に対して抗VEGF療法が有効な場合があります。
網膜静脈閉塞症
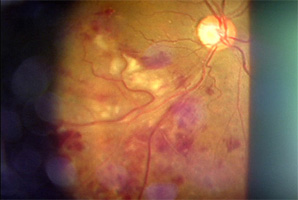
網膜の静脈が詰まることで生じる疾患です。
血栓は大抵の場合、動脈と静脈が交叉したり、並んで走っている部位にできます。
この病気は動脈に動脈硬化や動脈炎などの変化が起こって、これが静脈壁を圧迫し狭窄ができることが原因と言われています。ですので、糖尿病や高血圧、膠原病(抗リン脂質抗体など)などの患者さんに生じやすいです。
静脈が詰まって心臓に帰ることが出来なくなった血液が網膜内にあふれて出血が生じます。出血が起こった部位では、光を感じなくなります。
さらに眼の内部への出血(硝子体出血)や視力に大事な黄斑部という部分の腫れ(黄斑浮腫)を生じることがあります。
糖尿病網膜症の治療
網膜のうち、詰まる部位によって以下の2種類に分けられます。
重症度や進行具合によってレーザー治療(光凝固術)や抗VEGF薬の硝子体注射、手術などの治療を行います。
- 網膜中心静脈閉塞症(CRVO)
網膜静脈が網膜から視神経へ出て行き、1本の本流となった静脈(網膜中心静脈)がつまったものです。
- 網膜静脈分枝閉塞症(BRVO)
網膜の静脈の支流が詰まったものです。